Если беременная женщина и ее ребенок имеют разную резус-принадлежность, то могут возникнуть серьезные осложнения при ведении беременности. В нашей статье мы раскроем суть резус-конфликта и расскажем об опасности, которую он в себе несет.
Кровь матери и плода может быть несовместима по системе резус-принадлежности, группе крови и по другим антигенам эритроцитов. Несовместимость крови мамы и ребенка приводит к гемолитической болезни плода – заболеванию, которое характеризуется разрушением эритроцитов (гемолизом) или угнетение кроветворения под влиянием антител, вырабатываемых в крови матери к антигенам эритроцитов плода. 95% случаев гемолитической болезни плода обусловлены несовместимостью по резус-принадлежности и 5% – по другим системам эритроцитов: АВ0 (группа крови), система Келл (Kell), Кид (Kidd), Даффи (Duffy), Лютеран (Lutheran) и другие.
В системе резус (резус-принадлежность, резус-фактор) различают 6 антигенов: D, d, C, c, E,e – которые в крови человека могут присутствовать в разных комбинациях.
Наибольшее практическое значение имеет основной антиген системы резус – D. Он присутствует на поверхности эритроцитов у 85% людей, проживающих в Европе. Наличие этого антигена определяет «положительный» тип крови. Кровь без этого антигена является резус-отрицательной.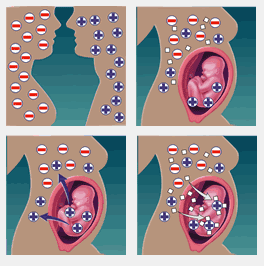
Резус-принадлежность в генетике обозначается латинской буквой D (в честь основного антигена системы резус), и информацию о ней несут два аллеля гена. Другими словами, резус-принадлежность определяется не одной, а двумя буквами D. Если резус-фактор положительный, то его генетическое обозначение может быть DD или Dd. У отрицательного резус-фактора только одно обозначение – dd. От каждого родителя ребенок получает по одной букве, поэтому могут быть разные их сочетания. Чтобы не быть голословными, мы поясним наследование резус-фактора на конкретных примерах.
1) ♀DD + ♂ DD = у всех детей будет положительный резус-фактор (100% DD)
Оба родителя с положительной резус-принадлежностью.
2) ♀DD + ♂ Dd или ♀Dd + ♂ DD = у всех детей будет положительный резус-фактор (50% DD и 50% Dd)
Оба родителя с положительной резус-принадлежностью, но один из них несет ген, отвечающий за отрицательный резус-фактор. Однако в первом поколении детей он себя никак не проявит.
3) ♀Dd + ♂ Dd = у 75% детей будет положительный резус-фактор (25% DD + 50% Dd = 75%) и у 25% будет отрицательный (dd).
Оба родителя положительны по системе резус, но также оба несут ген, ответственный за отрицательный резус-фактор; в такой семье возможно появление ребенка с резус-отрицательной кровью.
4) ♀dd + ♂ dd = у всех детей будет отрицательный резус-фактор (100% dd).
Оба родителя резус-отрицательны.
5) ♀DD + ♂ dd или ♀ dd + ♂ DD = у всех детей будет положительный резус-фактор (100% Dd).
6) ♀Dd + ♂ dd или ♀ dd + ♂ Dd = у 50% детей будет положительный резус-фактор (50% Dd), а у других 50% – резус-отрицательный (50% dd).
В последних двух вариантах один родитель имеет резус-положительную принадлежность, другой – резус-отрицательную.
Сложности при ведении беременности возникают только в том случае, если резус-отрицательная женщина беременна резус-положительным плодом. На сегодняшний день все женщины с отрицательным резус-фактором, беременные от мужчины с положительной резус-принадлежностью, ведутся как беременные с резус-положительным плодом. Конечно, с генетической точки зрения, такие женщины могут иметь резус-отрицательного ребенка, но гипердиагностика в этом случае лучше «недодиагностики». Кроме того, определение типа аллелей гена (DD, Dd, dd) очень сложно.
Так в чем же заключаются сложности?
Если женщина с отрицательным резус-фактором беременна ребенком, у которого резус-фактор положительный, то может возникнуть так называемый резус-конфликт (или его угроза), приводящий к гемолитической болезни плода. В развитии этого состояния выделяют несколько этапов:
- Иммунизация женщины (приобретение иммунитета против чужеродных веществ). Плацента – это надежный барьер, однако он не исключает возможность проникновения эритроцитов плода в кровь матери. Первичным ответом на попадание в кровоток женщины красных кровяных телец плода является выработка антител группы IgM, которые не проникают через плацентарный барьер и не имеют значения в развитии гемолитической болезни плода. Но они обеспечивают повышение чувствительности (сенсибилизация) иммунной системы женщины. И при повторном попадании эритроцитов плода на фоне имеющейся сенсибилизации идет быстрая и массивная выработка антител класса IgG, легко проникающих через плацентарный барьер и имеющих решающее значение в развитии гемолитической болезни плода. Для сенсибилизации достаточно перехода в кровь женщины 0,1 мл или 0,05 мл крови плода. Примерно в 1% случаев во время первой беременности у женщин с отрицательной резус-принадлежностью наблюдается сенсибилизация во время самой беременности, но после родов это значение увеличивается до 10%. И при каждых последующих родах риск иммунизации растет на 10%. Поэтому имеет большое значение сохранение и пролонгирование первой беременности.
Риск сенсибилизации увеличивается при:
– искусственных и самопроизвольных абортах в 8 недель и позднее;
– при внематочной беременности;
– при отслойке плаценты после родов, во время беременности в виде угрозы прерывания и преждевременная отслойка нормально расположенной плаценты в поздние сроки;
– хроническая плацентарная недостаточность;
– инвазивные вмешательства (биопсия ворсин хориона, плацентобиопсия, амниоцентез, кордоцентез);
– при акушерских операциях и травматичных родах.
- Проникновение антител матери через плаценту в кровь плода.
Пути попадания материнских антител:
– у части беременных на фоне плацентарной недостаточности антитела проникают к плоду во время беременности не ранее 18-20 недель, развивается гемолитическая болезнь плода. Риск увеличивается с увеличением срока беременности.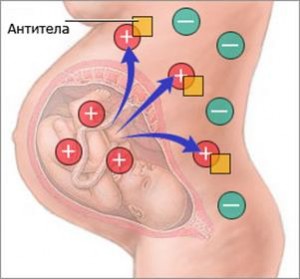
– антитела могут попасть в процессе родов. При этом во время беременности развитие плода нормальное, но после рождения развивается гемолитическая болезнь плода.
– вариант, когда антитела вообще не проникают через плаценту, и у иммунизированных женщин рождается здоровый резус-положительный ребенок.
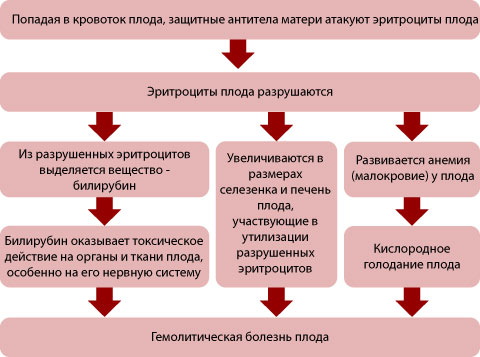
- Действие антител на плод и развитие гемолитической болезни плода. Материнские антитела, попадая в кровь плода, фиксируются на поверхности эритроцитов, вызывая их разрушение. Из разрушенных красных кровяных телец высвобождается много билирубина, который окрашивает кожу и слизистые оболочки в желтый цвет (желтуха). Билирубин проникает через гематоэнцефалический барьер и попадает в головной мозг, вызывая билирубиновую энцефалопатию. Кроме того, большое количество билирубина может привести к генерализованному отеку плода. Гемолитическая болезнь плода способна вызвать развитие ДВС-синдрома (синдром диссеминированного внутрисосудистого свертывания), который может привести к внутриутробной гибели плода.
Ведение беременных с отрицательным резус-фактором
Основными задачами акушера-гинеколога в этом случае являются следующие:
- Определение группы крови и резус-принадлежности у обоих супругов;
- Оценка факторов риска развития гемолитической болезни плода (наличие в прошлом переливаний крови, внематочной беременности, абортов, внутриутробной гибели плода, детей с гемолитической болезнью, инвазивных методов в предыдущую беременность, уточнить, было ли введение анти-D-иммуноглобулина в предыдущую беременность).
- Выявить наличие сенсибилизации, провести неспецифическую десенсибилизацию, по показаниям – специфическую профилактику (анти-D-иммуноглобулином).
- Определить беременную женщину в одну из диспансерных групп наблюдения:
1 – первобеременные женщины с отрицательным резус-фактором и отсутствием сенсибилизации;
2 – сенсибилизированные женщины с отрицательной резус-принадлежностью без признаков гемолитической болезни плода;
 3 – женщины с отрицательным резус-фактором и наличием гемолитической болезни плода.
3 – женщины с отрицательным резус-фактором и наличием гемолитической болезни плода.
В зависимости от того, в какую группу наблюдения отнесут женщину, тактика ведения беременности имеет свои особенности. Но в любом случае, уровень современной медицины позволяет рассматривать каждый случай беременности индивидуально и разрабатывать рациональный алгоритм действий в конкретной ситуации.